是由伤寒杆菌引起的急性肠道传染病。伤寒是一种古老的传染病,但在目前的传染病防治中,仍占有重要的地位。我国的中医学书刊中所称的“伤寒”,指许多热性疾病,在中医学属于“湿温”病范畴,与现代医学的伤寒与副伤寒,具有不同的含义。伤寒是一种全身性的疾病,并非只局限于肠道受损。伤寒的基本病理特征是持续的菌血症与毒血症,单核吞噬细胞系统的增生性反应,以回肠下段淋巴组织为主的增生、肿胀、坏死与溃疡形成等病变为显著。临床表现则以持续发热、全身中毒性症状与消化道症状、相对缓脉、玫瑰疹、肝脾肿大、白细胞减少等为特色。肠出血、肠穿孔是可能发生的最主要的严重并发症。
伤寒沙门菌(Salmonella typhi)是本病的病原体,1884年在德国由Gaffkey在病人的脾脏分离出来。属于沙门菌属的D群,呈短杆状,革兰染色阴性杆菌,周身鞭毛,有动力,无荚膜,不形成芽孢。长2~3μm,宽0.4~0.6μm。伤寒杆菌能在普通的培养基中生长,形成中等大小,无色半透明,表面光滑,边缘整齐的菌落;能分解葡萄糖,不分解乳糖、蔗糖及鼠李糖,产酸不产气。在含胆汁培养基中,伤寒杆菌更易生长。伤寒杆菌在自然环境中生命力较强,水中可存活2~3周,粪便中可达1~2个月。能耐低温,冰冻环境中可维持数月。对于阳光、干燥、热力与消毒剂的抵抗力则较弱。日光直射数小时即被杀灭;加热达60℃ 3...[详细]
感染伤寒杆菌后是否发病,与感染的细菌量、菌株的毒力、机体的免疫状态等有密切关系。一般感染活菌量越大,发病的机会越大;具有Vi抗原的菌株毒力较大,同样的感染量,发病率较高;机体的免疫防御功能低下的情况,较容易感染发病。 伤寒杆菌从口进入消化道,通常可被胃酸杀灭。但如入侵菌量较多,或者胃酸分泌、肠道正常菌群关系等防御屏障功能受到破坏,伤寒杆菌就能进入小肠,入侵肠黏膜。 伤寒杆菌在小肠内增殖,穿过肠黏膜上皮细胞到达肠壁固有层。部分病原菌被巨噬细胞吞噬,并在其胞质内繁殖。部分经淋巴管进入回肠集合淋巴结、孤立淋巴滤泡及肠系膜淋巴结中生长繁殖,然后经胸导管进入血流,引起短暂的菌血症...[详细]
潜伏期为5~21天。潜伏期长短与感染菌量有关。 1.临床表现 典型伤寒的自然病程约为4周,可分为4期。 (1)初期:相当于病程第1周。起病大多缓慢。发热是最早出现的症状,常伴全身不适,乏力,食欲减退,头痛,腹部不适等。病情逐渐加重,体温呈阶梯形上升,可在5~7天内达到39~40℃。发热前可有畏寒,少有寒战,出汗不多。于本期末常已能触及肿大的脾脏与肝脏。 (2)极期:病程的第2~3周。常伴有伤寒的典型表现,肠出血与肠穿孔等并发症亦较多在本期发生。本期内疾病表现已充分显示。 ①高热:稽留热为典型的热型,少数可呈弛张型或不规则热型。高热常持续2周左右...[详细]
伤寒的并发症复杂多样,发生率不一。同一患者可同时或先后出现多种并发症。 1.肠出血 为常见的严重并发症,发生率约2.4%~15%,多见于病程第2~3周,从大便隐血至大量血便。少量出血可无症状或仅有轻度头晕,脉快;大量出血时热度骤降,脉搏细速,体温与脉搏曲线呈交叉现象,并有头晕、面色苍白、烦躁、冷汗、血压下降等休克表现。有腹泻者并发肠出血机会较多。病程中活动过多,饮食成分不当,过于粗糙,过量饮食,排便时用力过度以及不适当的治疗性灌肠等均可成为肠出血诱因。 2.肠穿孔 为最严重的并发症,发生率约1.4%~4%,多见于病程第2~3周。肠穿孔常发生于回肠末段,但亦可见于结肠...[详细]
1.一般检查 包括血象、尿和粪的检查。血象:白细胞总数常减低,约(3~5)×109/L。分类计数见中性粒细胞减少伴核左移,淋巴、单核细胞相对增多。嗜酸性粒细胞减少或消失。如分类计数嗜酸性粒细胞超过2%或绝对计数高于0.04×109/L,又无合并寄生虫病(血吸虫病、钩虫病等),则伤寒的诊断应十分慎重。进入恢复期后,白细胞总数逐渐回复正常,嗜酸性粒细胞又再度出现。当本病复发时,嗜酸性粒细胞再次减少或消失,对疾病进程有一定提示作用。红细胞及血红蛋白一般无大改变。严重患者病程较长,或并发肠出血时,可出现贫血表现。如疑有急性血管内溶血、溶血性尿毒症综合征或DIC等,应作相应的特殊检查。 尿...[详细]
肠穿孔时X线检查隔下可见游离气体。
主要根据临床特征与实验室检查材料,流行病学资料亦有参考价值。 1.流行病学资料 注意流行地区、季节,当地是否有伤寒正在流行,患者的既往病史,伤寒预防接种史,个人的卫生习惯以及是否曾与患者有接触史等。 2.临床特征 综合考虑下列各项特征,可建立临床诊断。 (1)持续高热:缓起,呈阶梯形上升的发热,持续1周以上而原因未明者,应考虑有伤寒的可能。近年来稽留热型已趋少见。 (2)特殊中毒状态:表情淡漠、呆滞、听力下降、重听,甚至谵妄等严重毒血症状,尤其在病程第2周后为明显。 (3)显著的消化道症状:食欲减退,便秘或腹泻,腹胀,右下腹深按痛...[详细]
1.一般治疗与对症治疗 伤寒虽有特效抗菌药物治疗,但一般治疗与对症治疗,尤以护理及饮食的重要性不容忽视。 (1)隔离与休息:患者按消化道传染病隔离,临床症状消失后每隔5~7天送检粪便培养,连续2次阴性可解除隔离。发热期患者必须卧床休息,退热后2~3天可在床上稍坐,退热后1周左右可逐步增加活动量。 (2)护理:保持皮肤清洁,定期改换体位,以防褥疮及肺部感染。每天早晨及每次饮食后清洁口腔以防口腔感染及化脓性腮腺炎,注意观察体温、脉搏、血压、腹部表现、大便性状等变化。 (3)饮食:应给予热量高、营养充分、易消化的饮食。供给必要的维生素,以补充发热期的消耗,促进恢复。发...[详细]
伤寒的预后与病情、年龄、有无并发症、治疗早晚、治疗方法、过去曾否接受预防注射以及病原菌的因素等有关。有效抗菌药物应用前病死率约为20%,自应用氯霉素以后病死率明显降低,约在1%~5%。但耐药株所致病例,病死率又有上升。老年人、婴幼儿预后较差;明显贫血、营养不良者预后也较差。并发肠穿孔、肠出血、心肌炎、严重毒血症等病死率较高。曾接受预防接种者病情较轻,预后较好。


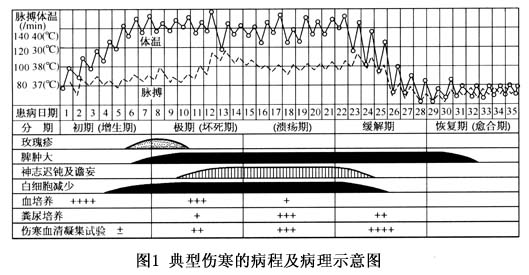 2.临床类型 除典型过程外,本病又可有下列各型。 (1)轻型:发热在38℃左右,全身毒血症状轻,病程短,1~3周即可恢复。症状不多,缺乏典型伤寒表现,易致误诊和漏诊。儿童病例不少见,亦可见于病前曾接受过伤寒菌苗预防接种者,或发病早期已应用有效抗菌药物治疗者。 (2)暴发型(重型):起病急,毒血症状严重,病情凶险,发展快。畏寒,高热或过高热,腹痛,腹泻,休克,中毒性脑病,中毒性心肌炎,中毒性肝炎,中毒性鼓肠。亦可并发DIC等。如能早期诊断,及时治疗抢救,仍有可能治愈。 (3)迁延型:起病初始表现与普通型(典型)相同,由于机体免疫力低下,发热持续不退,可达数月之久,弛张或间歇热型,肝脾肿大亦较显著。伴有慢性血吸虫病的伤寒病者常有此型的表现。这种患者的抗菌药物治疗不甚满意,有时需配合抗血吸虫病治疗才能控制病情。 (4)逍遥型:全身毒血症状轻,病人常照常生活、工作,不察觉患病。部分患者则可突然发生肠出血或肠穿孔而就医。 (5)顿挫型:起病较急,近似典型伤寒表现,但在1周左右发热等症状迅速消退而痊愈。 (6)小儿伤寒:小儿伤寒的临床过程表现不典型,年龄越小越不典型;年龄越大,则越接近成人的疾病表现。婴幼儿伤寒,起病急,病情重。呕吐、腹痛、腹泻等消化道症状常见,常出现不规则高热,伴惊厥,脉快。玫瑰疹较少见。外周血象白细胞数增高。常伴发支气管炎或肺炎。学龄儿童则多属轻型或顿挫型,与成人表现近似。病情较轻,病程较短,相对缓脉少见,白细胞数不减少。肠道病变亦较轻,肠出血与肠穿孔并发症也较少。 (7)老年伤寒:症状亦不典型,发热不高,虚弱明显。易并发支气管肺炎与心功能不全。持续的胃肠功能紊乱,记忆力减退。病程迁延,恢复缓慢,病死率较高。 3.复发与再燃 (1)复发:本病易有复发,复发率一般为10%左右。早年应用氯霉素作为特效治疗,复发率曾报告上升达20%。患者在热退后1~3周,临床症状再次出现,但常较轻(偶有较初发严重者),病程约1~3周,血培养可再获阳性结果。复发多为1次,2次者少见,偶有复发3~4次或以上者。复发的原因与机体免疫功能低下有关,潜伏在体内病灶巨噬细胞内的伤寒杆菌重新繁殖,并入侵血循环,再次引起菌血症而致。复发多见于抗菌治疗不充分的患者。 (2)再燃:在病程的2~3周左右,体温开始波动下降的过程,尚未达正常,持续5~7天,发热又回复上升。再燃时症状可稍明显,血培养可再次阳性。再燃的机制与复发相似。
2.临床类型 除典型过程外,本病又可有下列各型。 (1)轻型:发热在38℃左右,全身毒血症状轻,病程短,1~3周即可恢复。症状不多,缺乏典型伤寒表现,易致误诊和漏诊。儿童病例不少见,亦可见于病前曾接受过伤寒菌苗预防接种者,或发病早期已应用有效抗菌药物治疗者。 (2)暴发型(重型):起病急,毒血症状严重,病情凶险,发展快。畏寒,高热或过高热,腹痛,腹泻,休克,中毒性脑病,中毒性心肌炎,中毒性肝炎,中毒性鼓肠。亦可并发DIC等。如能早期诊断,及时治疗抢救,仍有可能治愈。 (3)迁延型:起病初始表现与普通型(典型)相同,由于机体免疫力低下,发热持续不退,可达数月之久,弛张或间歇热型,肝脾肿大亦较显著。伴有慢性血吸虫病的伤寒病者常有此型的表现。这种患者的抗菌药物治疗不甚满意,有时需配合抗血吸虫病治疗才能控制病情。 (4)逍遥型:全身毒血症状轻,病人常照常生活、工作,不察觉患病。部分患者则可突然发生肠出血或肠穿孔而就医。 (5)顿挫型:起病较急,近似典型伤寒表现,但在1周左右发热等症状迅速消退而痊愈。 (6)小儿伤寒:小儿伤寒的临床过程表现不典型,年龄越小越不典型;年龄越大,则越接近成人的疾病表现。婴幼儿伤寒,起病急,病情重。呕吐、腹痛、腹泻等消化道症状常见,常出现不规则高热,伴惊厥,脉快。玫瑰疹较少见。外周血象白细胞数增高。常伴发支气管炎或肺炎。学龄儿童则多属轻型或顿挫型,与成人表现近似。病情较轻,病程较短,相对缓脉少见,白细胞数不减少。肠道病变亦较轻,肠出血与肠穿孔并发症也较少。 (7)老年伤寒:症状亦不典型,发热不高,虚弱明显。易并发支气管肺炎与心功能不全。持续的胃肠功能紊乱,记忆力减退。病程迁延,恢复缓慢,病死率较高。 3.复发与再燃 (1)复发:本病易有复发,复发率一般为10%左右。早年应用氯霉素作为特效治疗,复发率曾报告上升达20%。患者在热退后1~3周,临床症状再次出现,但常较轻(偶有较初发严重者),病程约1~3周,血培养可再获阳性结果。复发多为1次,2次者少见,偶有复发3~4次或以上者。复发的原因与机体免疫功能低下有关,潜伏在体内病灶巨噬细胞内的伤寒杆菌重新繁殖,并入侵血循环,再次引起菌血症而致。复发多见于抗菌治疗不充分的患者。 (2)再燃:在病程的2~3周左右,体温开始波动下降的过程,尚未达正常,持续5~7天,发热又回复上升。再燃时症状可稍明显,血培养可再次阳性。再燃的机制与复发相似。 浙公网安备
33010902000463号
浙公网安备
33010902000463号



